1. Introducción
2. ¿Cuáles son las principales ventajas del tratamiento dirigido o «desescalamiento»?
3. ¿Cuándo ajustar el tratamiento antibiótico (desescalar)?
4. ¿Cómo realizar el ajuste antibiótico? Interpretación del antibiograma
5. Algunas preguntas concretas sobre desescalamiento
.
1. Introducción
Los principios de la antibioterapia empírica son aplicables al inicio del tratamiento en ausencia de datos microbiológicos confirmados y las ventajas de esta aproximación son especialmente claras en el caso de pacientes con infecciones graves. Sin embargo, uno de los principales problemas en el diseño de los tratamientos antibióticos es el exceso de empiricismo. En 1989, en un artículo de «culto», Kim y Gallis ya avisaban de la amenaza de una espiral empiricista en las estrategias de tratamiento antibiótico y definían lo que llamaron las «falacias antibióticas» que sustentaban la dinámica de exceso de empiricismo que denunciaban.
.

.
Desde que se publicaron las reflexiones de estos autores, la espiral de empiricismo ha seguido creciendo, contribuyendo con frecuencia a un exceso innecesario de presión antibiótica.
.
Sin entrar en los detalles del también necesario e importante uso empírico de antibióticos, es necesario recordar que es necesario ajustar el tratamiento antibiótico según la evolución y los resultados microbiológicos, con el objetivo de dar a cada paciente precisamente lo que necesita para obtener los mejores resultados clínicos posibles. Cuando el ajuste terapéutico permite disminuir el espectro antibiótico se habla de «desecalamiento» o desescalada.
2. ¿Cuáles son las principales ventajas del tratamiento dirigido o «desescalamiento»?.xc
- Permite ofrecer al paciente el tratamiento más activo para su infección («Broader is NOT always better [more active]«)
- Minimiza la toxicidad asociada al uso de antibióticos al permitir, con frecuencia, disminuir el número de fármacos que recibe el paciente («Antibiotics can be toxic«)
- Con frecuencia permite disminuir la presión antibiótica (desescalamiento), y con ella la tendencia a la selección de microorganismos resistentes
- Permite disponer de alternativas en caso de toxicidad farmacológica (eg. alergia)
.
Sin embargo, y a pesar de estas ventajas, cuando se observa la frecuencia con la que se desescala el tratamiento antibiótico en los hospitales las cifras de desescalamiento o ajuste microbiológico distan de ser óptimas. Uno de los ámbitos donde más se ha estudiado este fenómeno es en las UCIs, en el contexto de neumonía asociada a ventilación mecánica (NAVM), oscilando entre el 23 y el 74% según los estudios. ¿Por qué se desescala poco? La respuesta es sencilla: porque el ajuste microbiológico implica la realización de un cambio (fenómeno activo) de un tratamiento que con frecuencia está siendo eficaz… y ¿a quién le gusta discutir con el éxito?. Por ello, para poder desescalar el prescriptor:
- debe estar motivado de la importancia de dirigir el tratamiento antibiótico (prevenir selección y emergencia de resistencia)
- debe estar convencido de que desescalar es seguro, teniendo que conocer y aplicar las circunstancias en las que es factible (y recomendable) ajustar el tratamiento.
..
En una revisión sobre desescalamiento en NAVM, Niederman observó que los principales factores asociados con una mayor probabilidad de que los prescriptores dirigieran el tratamiento antibiótico fueron:
- Que el tratamiento empírico inicial fuera apropiado (mayor probabilidad de lograr una respuesta clínica)
- Que las muestras microbiológicas tuvieran un resultado positivo (es mucho más difícil, aunque no imposible, modificar un tratamiento antibiótico en ausencia de resultados microbiológicos a los que aferrarse)
- Que existieran protocolos de desescalamiento en la Unidad.
3. ¿Cuándo ajustar el tratamiento antibiótico (desescalar)?
El ajuste de tratamiento antibiótico habitualmente se realiza cuando se dispone de resultados microbiológicos. Esto generalmente ocurre pasados unos días (2-3 días) desde el inicio del tratamiento empírico, disponiendo de la siguiente información:
- Resultados microbiológicos…por eso es tan importante obtener los cultivos antes de iniciar o cambiar un tratamiento antibiótico
- Cuál es el foco de infección clínica
- Cuál ha sido la respuesta al tratamiento inicial.
.y c.
El motivo de esperar 48-72h a la mejoría (además de la necesidad de disponer de datos microbiológicos) es que si se realiza el desescalamiento de forma precoz y hay un empeoramiento clínico, no sabremos si se debe al cambio antibiótico, a complicaciones de la infección independientes del antibiótico (absceso que no se ha drenado, otro diagnóstico infeccioso alternativo) o a otras causas independientes de la infección (otros procesos concurrentes) y con frecuencia conduce a un escalamiento de rebote.
4. ¿Cómo realizar el ajuste antibiótico? Interpretación del antibiograma
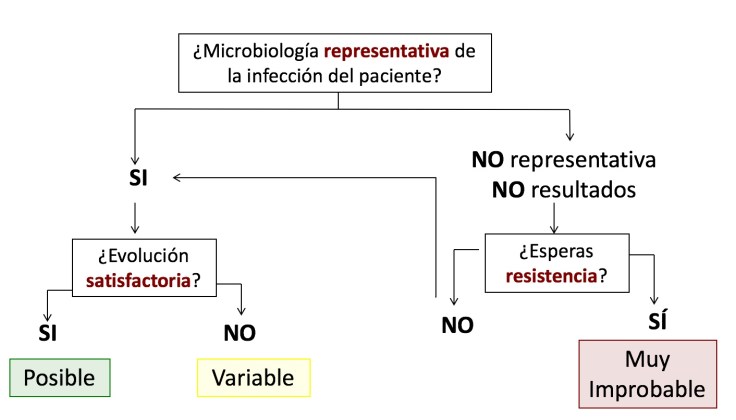
.Llegado este momento es necesario preguntarse si el resultado microbiológico es fiable y si justifica la infección del paciente:
- Los resultados microbiológicos observados ¿son concordantes con la infección del paciente? ¿Se trata de una contaminación? ¿Una segunda infección?
Por ejemplo: Si en un paciente con una sepsis urinaria al cabo de 72h se aisla en hemocultivo S. epidermidis, no sería razonable retirar la cobertura para E. coli y centrarse solo en S. epidermidis puesto que no es un agente típico de ITU y el paciente ha evolucionado bien sin tratamiento. Probablemente ni siquiera hubiera que tratar a S. epidermidis dado que parece un contaminante. Una excepción serían los pacientes portadores de válvulas cardíacas u otros dispositivos protésicos en los que habría que evaluar el cuadro con más detalle y como mínimo, solicitar hemocultivos de control.
.
- En caso de que los resultados microbiológicos “cuadren con la infección” ¿Puede haber más microorganismos además de los detectados por el laboratorio de Microbiologiá?. En algunas infecciones, habitualmente monomicrobianas podemos estar más seguros. Es el caso de las ITU, infecciones respiratorias y de catéteres, en las que podemos seguir el antibiograma, considerando el foco de infección y la comorbilidad del paciente (p.ej. insuficiencia renal). Sin embargo, en las infecciones polimicrobianas, como por ejemplo las intrabdominales es más complicado y debemos considerar además la presencia de otros microorganismos que pueden no haber sido detectados.
Por ejemplo: Si en un paciente con una sepsis grave por una diverticulitis perforada se aisla en hemocultivo un E. coli pansensible, no es recomendable desescalar el tratamiento antibiótico hasta ampicilina, por ejemplo, dado que es probable que en el foco de infección, haya otros micoorganismos implicados, como por ejemplo anaerobios.
..
5. Algunas preguntas concretas sobre «Desescalamiento»
Una vez hemos obtenido un resultado microbiológico, en el antibiograma aparece la lista de antibióticos sensibles y resistentes seguidos de un número (CMI o concentración mínima inhibitoria), que es la concentración de fármaco capaz de inhibir el crecimiento de la bacteria “problema” y por tanto, cuanto más baja sea la CMI, más activo será el antibiótico. En este momento pueden surgir 2 dudas con los antibióticos «sensibles»:
.
5.1) ¿Elegimos siempre el de menor espectro?
Siempre que sea posible sí, pero no el espectro no es el único factor a tener en cuenta. Dependiendo del microorganismo y el sitio de infección, pudiera ser recomendable emplear otro con espectro mayor debido a factores independientes del espectro (penetración en el foco de infección, estrategia de tratamiento oral posterior…).
.
2) De entre los antibióticos sensibles ¿elegimos siempre el de menor CMI?
No tiene porqué. La CMI (concentración mínima inhibitoria) depende del peso molecular de cada antibiótico así como de sus propiedades farmacocinéticas, por lo que el valor óptimo varía para cada uno de ellos. En definitiva, no se puede comparar la CMI de un antibiótico con la de otro. Sin embargo, el antibiograma nos da pistas adicionales para saber si una bacteria es muy sensible a cada antibiótico. Si el valor de la CMI informado por Microbiología va precedido por el símbolo “≤” sabemos que ese antibiótico presenta la mayor actividad que puede detectar de forma rutinaria el laboratorio de Microbiología. En ambas situaciones, en caso de dudas, es aconsejable llamar a alguien con experiencia (Enf. Infecciosas o Microbiología) para solucionarla.
.
3.-¿Se puede ajustar un tratamiento antibiótico empírico si todos los cultivos y pruebas microbiológicas son negativas?
Sí, se puede pero resulta más complicado que cuando dispones de un resultado de Microbiología. Los tratamientos antibióticos son dinámicos. Esto significa que se deben adaptar a las circunstancias en que se prescriben. Si un tratamiento antibiótico empírico es excesivo en el momento de su inicio, mantenerlo más allá del momento en que se detecta que es excesivo tan sólo aportará yatrogenia al paciente (sobre todo por selección de cepas resistentes).
Por ejemplo: En un paciente “comunitario”, es decir sin relación con la asistencia sanitaria (hospital, centro de crónicos, onco-hematológico con tto. QTP activo) y sin antecedente de tratamiento antibiótico reciente (últimos dos meses) que se cubre Pseudomonas (piper-tazo, cefepime, ceftazidima, mero o imipenem) en un contexto en que no se debería sospechar (pielonefritis aguda, ITU no complicada, CRU complicada…) o, en otras palabras, en un contexto en que la elección hubiera sido un tratamiento de primer escalón (ceftriaxona, amoxi-clav., fosfomicina).

Muy bueno el sitio y me surge una duda cuando se habla de desescalar tambien incluye pasar de la via EV a la via oral de un mismo antimicrobiano?? Mis saludos
Gracias, Alina. Nos alegra que te guste.
La palabra “desescalamiento” es controvertida. Nosotros la mantenemos por su arraigo pero pensamos que tiene su problemas.
El concepto más genérico es el de “Ajuste antibiótico”. El ajuste puede ser fundamentalmente:
a) Microbiológico: a veces se puede reducir el espectro (desescalada) pero a veces hay que aumentarlo (escalada)
b) De Posología: cambio de vía de administración (iv a vo también conocido como terapia secuencia) o de fármaco por una posología más favorable
Espero que este comentario te ayude en algo
Un saludo
Muchas gracias, muy válida su aclaración. Este sitio está divino y me aclara muchas lagunas en el tema de antimicrobianos tan necesario para los microbiólogos clínicos. Mis saludos
muy clara su explicación, agradeciento total a los autores y al blog.